¿Más de 100.000 infectados? Los posibles escenarios del Coronavirus en Tucumán
ALERTA: PANDEMIA
Dos docentes y un estudiante avanzado de la Facultad de Ciencias Económicas de la UNT desarrollaron un estudio sobre el impacto del virus COVID-19 en la provincia: picos de contagio, número de infectados acumulado, porcentaje de hospitalizaciones críticas y fatalidades.

¿Cómo evolucionará la curva de contagios por Coronavirus en Tucumán en los próximos días, semanas y meses? ¿Cuántos infectados se estima habrá en total en la provincia? ¿Cuántos necesitaron cuidados intensivos, es decir, respiradores artificiales? ¿Cuántos de ellos morirán? Preguntas aún sin respuesta oficial por parte del Ministerio de Salud de la Provincia, más allá de las declaraciones del propio gobernador Juan Manzur el pasado 1° de abril, cuando calculó grosso modo que entre 300 a 350 mil tucumanos contraerían el virus COVID-19 y que, de esos, entre un 3, 4 o 5% podría llegar a requerir de internación con asistencia respiratoria mecánica.
En Tucumán sobre 2 millones de habitantes se calcula que aproximadamente el 80% es susceptible de tomar contacto con el virus. Un 20% puede tener sintomatología: resfrío, dolor de garganta, tos seca. Y entre 300-350 mil personas, un 3 o 5% va a necesitar asistencia médica. pic.twitter.com/Jtwq5bMRYx
— Juan Manzur (@JuanManzurOK) April 2, 2020
“No sabemos lo que puede venir”, repiten una y otra vez en entrevistas autoridades sanitarias provinciales mientras acompañan en monitoreos hospitalarios al primer mandatario local, quien pondera las acciones preventivas acometidas hasta ahora como “tiempo precioso” ganado a la pandemia. Dos docentes y un estudiante avanzado de la Facultad de Ciencias Económicas (FACE) de la Universidad Nacional de Tucumán (UNT) se tomaron el trabajo de realizar un estudio exhaustivo de la situación epidemiológica en Tucumán, basados en estudios internacionales y cifras provistas de manera oficial por el gobierno nacional y también por el provincial. Con estos datos, trazan una serie de escenarios desde el 13 de abril hasta el 20 de septiembre, posibles contextos que varían según el grado de intervención de las autoridades gubernamentales y el efecto que esto causa en el factor reproductivo (RO) del virus. El trabajo se titula “COVID-19 en Tucumán: Proyecciones sobre el efecto esperado de las políticas de aislamiento en la curva epidemiológica y cantidad de hospitalizados” y sus autores son los economistas y docentes de la FACE, Mg. Alejandro Danon y Lic. Andrés Sebastián Mena, y el alumno de la carrera Ciencias Económicas Andrés Ramasco.
“Esperamos con este trabajo contribuir a una discusión fundada sobre lo que debemos esperar los próximos meses en la provincia de Tucumán y que el mismo pueda ser útil para la toma de decisiones tanto individuales como de políticas públicas”, señalan los estudiosos en el resumen del documento de 25 páginas. Antes de enumerar los posibles escenarios, Danon, Mena y Ramasco explican porque el COVID-19 se propaga más fácilmente que una gripe estacional: “La clave está en dos de sus parámetros. En primer lugar, su nivel de contagio. Los infectados de una gripe estacional infectan en promedio a 1.3 personas, mientras que el COVID-19 parece tener un rango de contagio 2 o 3 veces superior. Además, mientras que la gripe estacional demanda un 2% de hospitalización sobre infectados, el COVID-19 se estima demanda alrededor de un 20%”.
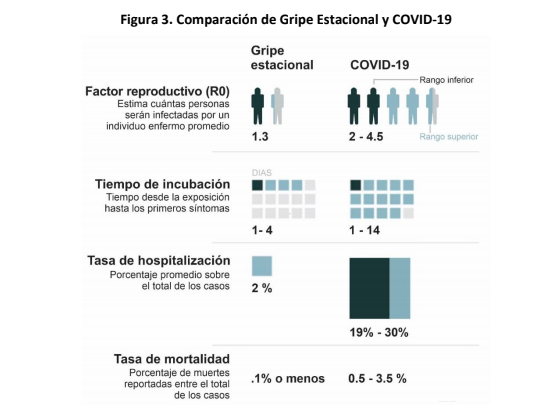
La obtención de los posibles escenarios para Tucumán también tuvo en cuenta cinco datos clave, que a su vez se basan en cifras promedio obtenidas a partir de estudios internacionales de la experiencia de países como China en la lucha contra la pandemia.
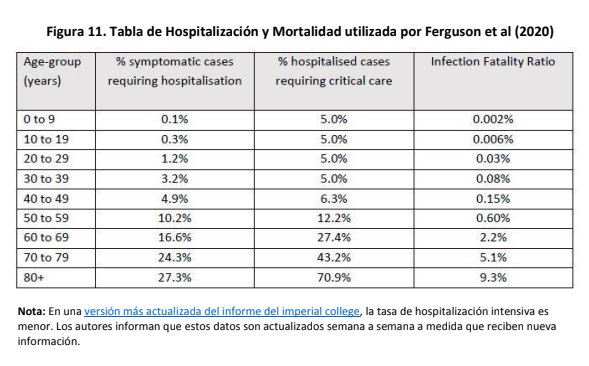
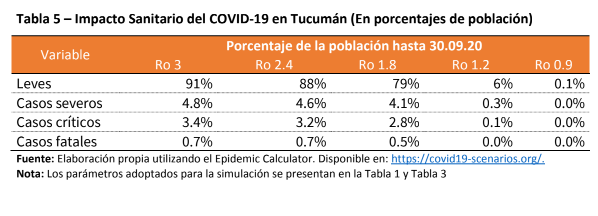
- Periodo de incubación: el estudio más citado, el de Lauer et al. (2020). A partir de 181 casos estudiados, el tiempo que tardó el virus en incubarse es de 5,1 días, mientras que más del 97% de los infectados manifestó síntomas antes de los 11,5 días.- Periodo infeccioso: es el tiempo promedio en que portadores del virus pueden infectar. Hay discrepancias científicas en este punto, ya que el tiempo puede variar desde 1,5 días a 10 e, inclusive, a 20.- Número o factor reproductivo básico (R0): es el número de contagios que genera dentro de una población una persona infectada. Según la estimación basada en la experiencia de China, la media de R0 se ubica en 3,28. En Argentina, hasta el 13 de abril, era de 1,2.- Tasa de hospitalización: de acuerdo a relevamientos de la Organización Mundial de la Salud (OMS), el criterio de hospitalización es de un 20% sobre el total de infectados. Para referirse a los pacientes que requieren cuidados intensivos, es decir, que demandan asistencia respiratoria mecánica, el trabajo cita el estudio de Ferguson et al. (2020). Éste último documento establece que un 30% de los hospitalizados requerirá camas de terapia intensiva.- Tasa de mortalidad: existe controversia en este tópico, ya que en la mayoría de los países se determina a partir de la división del número de fatalidades sobre el total de infectados. Sin embargo, no se tiene en cuenta al número de infectados asintomáticos. “A la fecha no conocemos a ciencia cierta la tasa de portadores asintomáticos del virus que podrían estar entre el 18% y 75% de los infectados. Suponiendo que en China se hubiesen identificado TODOS los sintomáticos, y que además se hubiesen clasificado de forma correcta todas las muertes, si utilizamos las tasas de asintomáticos citadas un simple ejercicio aritmético nos dice que la tasa bruta de mortalidad en China podría estar entre 1% y 3,3%”, explican los autores del estudio.
Ahora bien, la pregunta que todo tucumano se hace hoy: ¿qué va a pasar en Tucumán? El trabajo plantea dos modelos generales: el peor de todos, sin ningún tipo de intervención del Estado, y una serie de sub-modelos en los que sí se registra una actuación del gobierno de turno. El detalle, a continuación:
Escenario 1: sin intervención del Estado
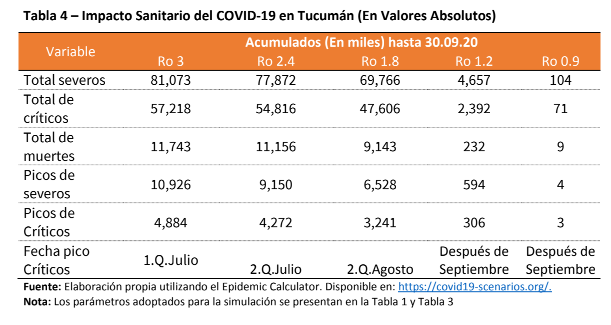
El peor escenario posible, sin ningún tipo de intervención sanitaria y sobre una población estimada en 1.690.000 personas, se registrarían alrededor de 250.000 infectados en la provincia, de los cuales 10.900 serían casos severos y
4.800 requerirían cuidados intensivos. Saturación del sistema sanitario a partir de la segunda quincena de mayo, cuando ocurra la aceleración de contagios, mientras que el pico tendría lugar en julio.
Casi 12.000 muertes sobre más de 80.000 pacientes críticos.
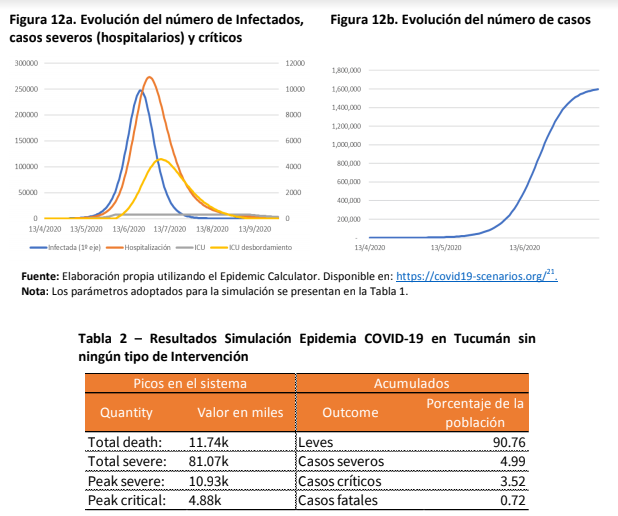
El estudio calcula que sin ningún tipo de intervención el factor de reproducción podría alcanzar 3 contagios por persona infectada y una posibilidad de reducción de la amenaza del 0%. Por otra parte, plantea otros cuatro escenarios que, a partir del nivel de rigurosidad, logran entre un 20 y un 70 por ciento de reducción de contagios según el R0.
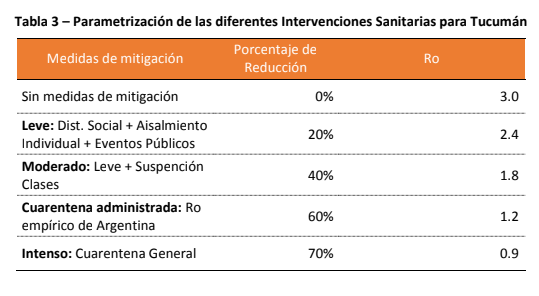
Escenario 2: con intervención del Estado
Con la aplicación de una cuarentena administrada, el R0 alcanzado en Argentina es de 1,2. Esta cifra supondría para Tucumán unos 150.000 contagiados hasta el 30 de septiembre.
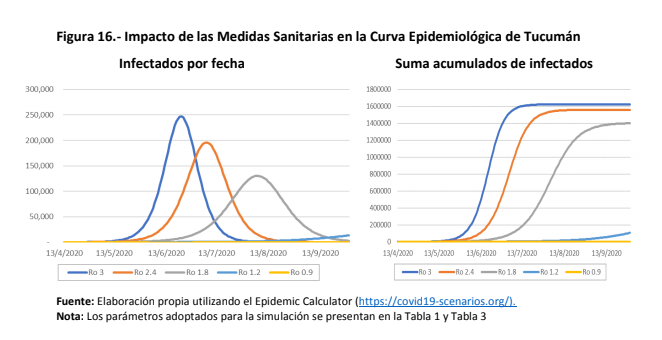
Ahora bien, ¿cómo impactaría en el sistema sanitario la cantidad de infectados según cada factor reproductivo del virus? Más de 100 hospitalizados en el mejor escenario y casi 78.000 en el peor contexto con intervención estatal. Manteniendo un R0=1,2 como referencia, los hospitalizados serían menos de 2.000 y los críticos menos de 1.000. El número de muertes, en tanto, superaría las 200. Por otra parte, el pico de contagios se daría después de septiembre.
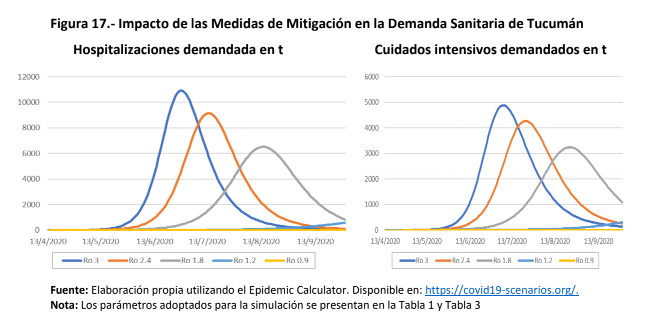
Al cierre de esta nota, Tucumán registra un total de 30 casos confirmados de Coronavirus. Por quinto día consecutivo no sumó nuevos contagios constatados por laboratorio. El primer infectado detectado el jueves 19 de marzo y el último el sábado 11 de abril. El pico más alto de contagios informados en un día fue de cinco. Hasta la fecha, desde el Ministerio de Salud local no informaron acerca del R0 del virus en territorio tucumano.
En los últimos 30 días, la Provincia incrementó el trabajo preventivo para la contención de la pandemia en todo el territorio tucumano. Los hospitales y CAPS están siendo readecuados para la admisión de pacientes COVID-19 positivo, con entradas y consultorios exclusivos y salas de internación, sin contar además la refuncionalización de especialidades que se lleva adelante en el personal médico para sumar números contra la pandemia. En tiempo récord se están levantando tres hospitales modulares, estructuras alternativas y complementarias para alojar entre todas a unos 300 pacientes leves y evitar así la congestión de centros de atención de mayor complejidad. Otro centro de derivación similar se prepara en la Sociedad Rural de Tucumán, con 100 camas también para personas que no requieran de cuidados intensivos. Del mismo modo otras entidades privadas han puesto a disposición sus instalaciones para albergar a portadores no críticos del virus, como es el caso de la Unión de Hoteles de Tucumán con una oferta de 11 edificios y unas 1.500 plazas de internación.
El último conteo oficial de recursos contra la pandemia informado desde el Gobierno provincial daba cuenta de cerca de 2.000 camas disponibles para internación en el sistema público de salud, mientras que un informe del Ministerio de Salud de la Nación de 2019 calcula 5.400 plazas. Con lás recientes adquisiciones, el número de respiradores artificiales es cercano a 300. Y se calcula una planta de profesionales médicos y enfermeros que ronda 17.000. Hace unas semanas, desde la cartera sanitaria local realizaron una convocatoria a médicos que quisieran trabajar en los distintos hospitales provinciales desde el 1° de abril hasta el 31 de junio. Un llamado similar -y bastante polémico- elevaron para voluntarios mayores de 18 años.
"Aún existe el riesgo latente de una explosión epidemiológica en Tucumán. Las políticas de mitigación que adoptamos hasta ahora vienen siendo apropiadas para contener el avance del COVID-19 en nuestra provincia, pero no fueron suficientes para disminuir la tasa de contagios al punto de que la enfermedad desaparezca. Incluso un pequeño relajamiento de la cuarentena, siguiendo un modelo a la sueca, implicaría un desbordamiento del sistema sanitario en el que serían necesarias 10 veces más camas de terapia intensiva que las que disponemos actualmente para lidiar con los casos más graves", concluyen los autores del estudio.
El estudio de FACE-UNT completo






